当焦虑、愤怒或抑郁像潮水一样涌来,**认知行为疗法(C *** )**常被推上之一线。它教会我们识别“灾难化”思维,例如把一次迟到等同于“我完了”。通过记录情绪触发点、质疑自动化念头,大脑逐渐学会用更客观的语言描述事件。我个人在临床观察中发现,**把情绪拆成“事件—想法—感受”三栏记录**,比单纯倾诉更能降低生理唤醒水平。

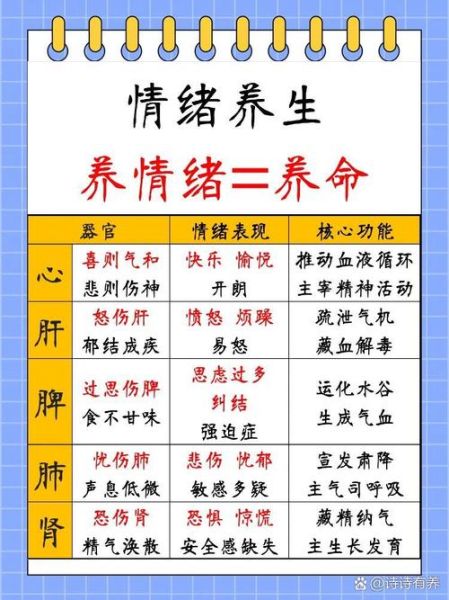
《黄帝内经》提出“怒伤肝、喜伤心、思伤脾、忧伤肺、恐伤肾”,并非情绪直接损坏脏器,而是**气机紊乱**导致后续问题。例如长期愤怒使肝气上逆,血随气升,出现头晕、目赤;过度思虑则脾气郁结,运化失司,引发食欲不振。现代研究也发现,愤怒时血清IL-6炎症因子升高,与中医“肝火”概念存在交叉。
心理学擅长“认知重评”,中医强调“调气养神”。**把两者缝合的关键在于“先调身,再调心”**。当来访者处于强烈惊恐状态,我会先用中医按压**神门穴**(腕横纹尺侧端)配合腹式呼吸,降低交感神经兴奋;待心率平稳后,再引入C *** 技术修正“我随时会猝死”的灾难化预期。顺序颠倒时,来访者往往因过度唤醒而无法完成认知作业。
心理学鼓励“情绪表达”,中医却告诫“大怒则形气绝”。如何取舍?我的临床经验是**看体质**。舌红苔黄、脉弦数的“木火质”人群,宣泄易助火势,更适合“移情法”——把愤怒转化为快走、拳击等消耗性运动;舌淡胖有齿痕的“脾虚质”人群,压抑则加重气机郁结,可用“书写宣泄”配合甘麦大枣汤缓肝急。
2023年《JAMA Psychiatry》一项纳入5000人的队列研究指出,**每周三次八段锦练习者,抑郁复发率下降31%**,效果与低剂量SSRIs相当。但研究未区分受试者中医体质,若将“阳虚质”人群单独分析,复发率降幅可能更高。这提示未来整合方案需更精细的个体化分层。
发表评论
暂时没有评论,来抢沙发吧~